IPA Journal 03/2023
Lichen ruber als Folge eines Arbeitsunfalles?
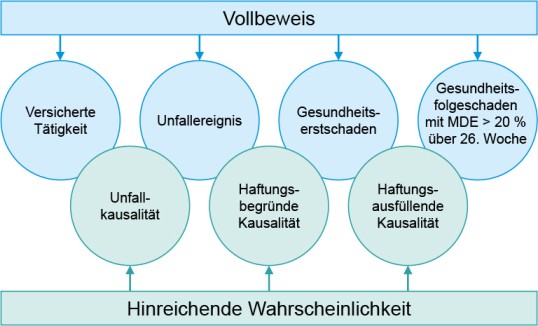
Abb. 1 Beweisanforderungen bei einem Arbeitsunfall und deren Folgen (nach DGUV 2021)
Beispiel aus der berufsdermatologischen Begutachtung
Arbeitsunfälle können Gesundheitsschäden wie Narben und Funktionsstörungen verursachen. In der Praxis stellt sich gelegentlich die Frage, ob eine Hauterkrankung als Folge eines Arbeitsunfalles angesehen werden kann. Dabei kann es sich um entzündliche beziehungsweise konstitutionelle Hauterkrankungen oder um deren Verschlimmerung handeln. Im folgenden Fallbeispiel wird diskutiert, ob eine Knötchenflechte, auch Lichen ruber genannt, als Folge eines Arbeitsunfalles anerkannt werden kann.
Lichen ruber
Lichen ruber (LR) planus, auch Lichen ruber, Lichen planus oder Knötchenflechte genannt, ist eine chronisch entzündliche Autoimmunerkrankung der Haut und der Schleimhäute. Sie kann subakut oder chronisch verlaufen und tritt mit einer Prävalenz von ein bis zwei Prozent auf (Böer-Auer und Lütgerath 2020). Bevorzugt betroffen sind die Schleimhäute, die Schienbeine, der Hals und der untere Rücken. Nicht selten kommt beim kutanen LR eine schwer zu behandelnde Nagelbeteiligung vor. LR ist primär anlagebedingt und kann mit Lebererkrankungen, psychologischen Faktoren wie Stress, Depressionen und Angstzuständen sowie Fettstoffwechselstörungen assoziiert sein (Solimani et al. 2021). Des Weiteren kann LR durch das sogenannte Köbner-Phänomen, auch isomorpher Reizeffekt genannt, verschlimmert beziehungsweise hervorgerufen werden (Zhang et al. 2023; Böer-Auer und Lütgerath 2020) (Tab. 1).
Arbeitsunfall mit Folgen
Anfang 2020 erlitt ein 55-jähriger Versicherter einen Arbeitsunfall, bei dem das linke Bein von einem Gabelstapler überrollt wurde. Diagnostiziert wurden eine Quetschung des Unterschenkels links mit mehreren Brüchen des Schienbeins, ein Wadenbeinschaftbruch sowie eine offene Weichteilquetschung des linken Vorfußes. Es erfolgte eine adäquate chirurgische Therapie.
In den ersten drei Monaten bildeten sich im Narbenbereich mehrere kreisförmige Rötungen und eine verstärkte Hornschichtbildung. Zudem bestanden starker Juckreiz und ein Beinödem. Die histologische Untersuchung zeigte das Bild eines LR verrucosum, eine Sonderform des LR. Therapeutisch erfolgte eine hautärztliche Behandlung mit der Gabe von lokalen Glukokortikoiden, einer UV-Therapie und der Verabreichung von Acitretin gegen die Verhornung. Diese Behandlung führte jedoch zu keiner Besserung der Symptome.
Befunde und Diagnostik
Auf dem linken Ober- und Unterarm sowie an den beiden Händen lagen ekzemartige Hautveränderungen sowie distale Nagelablösungen mit gelblichen Verfärbungen vor. Am Penis bestanden erythematöse Plaques, eine Entzündung der Eichel sowie eine Vorhautfibrose. Im Bereich der beiden Unterschenkel zeigte sich eine ausgeprägte chronische Veneninsuffizienz, wobei sich die Krampfadern rechts ausgeprägter gebildet hatten, mit Zeichen einer chronischen Stauung. Auf der Vorderseite beider Unterschenkel bestanden mehrere infiltrierte ovale braun-bläuliche Knoten mit vermehrter Verhornung der Haut und teilweise kratz- bedingten Geschwüren. Auf dem linken Unterschenkel bestand seitlich eine herabgesetzte Druck- beziehungsweise Berührungsempfindung und entlang der Operationsnarbe ein circa 15 cm warzenförmiger Plaque. Auf dem linken Fußrücken hatten sich ein bläulicher Knoten und entlang der Operationsnarbe ein circa 10 Zentimeter großer warzenartiger Plaque gebildet. Diagnostiziert wurden:
- Lichen ruber verrucosus im Bereich der beiden Unterschenkel
- Chronische Veneninsuffizienz der unteren Extremitäten
- Balanitis (Eichelentzündung)/Vorhautfibrose
- Handekzem und Ekzeme am linken Arm
- Stabile Lungensarkoidose (anamnestisch)
Diskussion
Kann Lichen ruber als weitere Unfallfolge nach einem Unfall anerkannt werden?
Lichen Ruber planus kann, ähnlich wie die Schuppenflechte (Psoriasis), ebenfalls durch einen sogenannten isomorphen Reizeffekt provoziert werden (→ Tab. 1, Info- Kasten 1). Eine Anerkennung der Schuppenflechte als Berufskrankheit BK-Nr. 5101 ist möglich, wenn ein ursächlicher Zusammenhang in Form einer Verschlimmerung oder Verursachung zwischen der Erkrankung und der beruflichen Tätigkeit besteht (Mahler et al. 2014; Diepgen et al. 2016). Für die Prüfung der Kausalität müssen dann Art, Intensität und Lokalisation der arbeitsbedingten Einwirkungen, der Schwerpunkt der Hauterscheinungen, der Krankheitsverlauf vor, während und nach der gefährden- den Tätigkeit zum Beispiel in belastungsfreien Zeiträumen oder nach Berufsaufgabe sowie die Art und Intensität der konkurrierenden Einwirkungen berücksichtigt werden. Diese im Bereich des BK-Rechts entwickelten Grundsätze lassen sich auf die Prüfung des LR als Folge eines Arbeits- unfalles übertragen (→ Info-Box 2).
Gesundheitliche Folgen der Narben und Köbner- Phänomen bei Hautkrankheiten
Chronische Wunden haben mit 2,21 Fällen pro 1000 Ein- wohner eine hohe Prävalenz (Martinengo et al. 2019). Als Folge der Wundheilungsstörung können sich krankhafte Narben ausbilden (Riedemann et al. 2023). Generell stellen Verletzungen und Narben einen mechanischen und entzündlichen Reiz dar, der in einem Köbner-Phänomen resultieren kann und somit einige Hauterkrankungen triggert (→ Tabelle 1) (Verma 2009). Eine Sarkoidose, die bei dem Versicherten vorlag, kann ebenfalls in Narbengewebe auftreten. Im vorliegenden Fall sprach die Histologie im Verlauf auftreten. Darr-Foit et al. diskutierten zum Beispiel die Anerkennung einer Calcinosis cutis im früheren Verbrennungsnarbenbereich als Unfallfolge (Darr-Foit und Elsner 2020). Des Weiteren können noch nach Jahren Narbentumoren entstehen (Broding et al. 2011).
| Gut belegbares Köbner-Phänomen |
| Schuppenflechte (Posriasis) |
| Vitilgo |
| Lichen ruber planus |
| Mit Trauma assoziierte Dermatosen |
| Nummuläres Ekzem (Fallberichte) |
| Keloidnarben |
| Morbus Behҫet |
| Pyoderma gangrenosum |
| Morbus Darier/Morbus Hailey-Hailey |
| Erythema multiforme |
| Granuloma annulare |
| Morphea |
| Necrobiosis lipoidica |
| Pellagra |
| Reaktive perforierende Kollagenose |
Tab. 1: Dermatose, die durch ein Köbner-Phänomen bzw. Trauma getriggert werden (modifiziert nach Weiss et al. 2002)
Schlussfolgerungen und Empfehlungen
Zusammenfassend bestand beim Versicherten eine konstitutionelle Hauterkrankung, die im Narbenbereich durch das Köbner-Phänomen oder durch das Trauma getriggert wurde und eine Therapieresistenz aufweist. Die Hauterscheinungen, die nicht durch den Arbeitsunfall am verletzten Bein auftraten, sind davon unabhängig. Es wurde empfohlen, die Behandlung zu Lasten der Unfallversicherung auf die OP-Areale zu beschränken.
LR verrucosus zeigt oft eine Therapieresistenz. Hier kommen weitere leitliniengerechte therapeutische Optionen in Frage (Ioannides et al. 2020). Zudem sollte der wichtige Triggerfaktor Krampfadererkrankung operativ versorgt werden, da trotz Kompressionstherapie eine Stauung vorliegt (Yosipovitch et al. 2023). Zukünftig sind weiterhin regelmäßige dermatologische Kontrolluntersuchungen notwendig, da auf dem Boden des Lichen rubers auch Narbentumoren entstehen können (Böer-Auer und Lütgerath 2020, Diepgen et al. 2016).
Die Autoren:
Prof. Dr. Manigé Fartasch
Dr. Michal Gina
IPA
Prof. Dr. Wolfgang Römer
Hochschule der DGUV, Bad Hersfeld
Info 1

Das Köbner-Phänomen (Isomorpher Reizeffekt) beschreibt das Auftreten einer Hautkrankheit, an Stellen, die durch mechanische, thermische oder chemische Reizung verletzt wurden. Das Phänomen wurde nach dem Dermatologen Heinrich Köbner benannt, der es im 19. Jahrhundert erstmalig beschrieb.
Info 2
Fragestellungen bei der Kausalitätsbeurteilung nach einem Arbeitsunfall (DGUV 2021)
Darstellung auf Basis des vorliegenden Falles
- Welche im Vollbeweis gesicherten Gesundheitserstschäden (Verletzungen) lagen vor?
Beim Unfall kam es zu einer Quetschung des Unterschenkels links mit Mehretagenschienbeinbrüchen, einem Wadenbeinschaftbruch sowie einer offenen Weichteilquetschung des linken Vorfußes. - Liegen unfallbedingte Gesundheitsschäden/Folgeschäden vor (im Vollbeweis)?
Die Narben am linken Unterschenkel/Fuß entstanden nach Spaltung des Kompartments sowie nach Osteosynthese (Unfallsschaden/Folgen). Bereits in der postoperativen Phase kam es zu dokumentierten Wundheilungsstörungen und Stauungen, die einen lokalen Reiz darstellen. Im Verlauf traten knotige Hautveränderungen im Narbenbereich auf (mehrere Verlaufsberichte). Die Diagnose LR verrucosum wurde histologisch gesichert. - Lagen zum Unfallzeitpunkt Vorschädigungen (klinisch stumme Schadensanlagen/bereits manifeste Vorerkrankungen) vor?
LR wurde erstmalig nach dem Unfall dokumentiert, auch wenn es wahrscheinlich ist, dass bereits vor dem Unfall Minimalzeichen vorlagen. Diese bestanden jedoch nicht im Unfallgebiet. Sollten die Hauterscheinungen in einem Unfallareal vorbestehen, dann wäre zu prüfen, ob das Unfallereignis die rechtlich wesentliche Ursache für die Verschlimmerung der Vorerkrankung darstellt. - Sind die festgestellten Gesundheitserstschäden die Ursache für diese Gesundheitsfolgeschäden?
Durch das Unfalltrauma und die Entstehung des Narbengewebes wurde das Auftreten des LR ausgelöst und gefördert. Aufgrund des zeitlichen und lokalen Zusammenhanges sowie eines wahrscheinlichen Reizeffektes, der eine wesentliche Ursache für die Entstehung des LR in den Narben darstellen kann, ist eine Unfallfolge in diesem Gebiet hinreichend wahrscheinlich. Man spricht hierbei von einer haftungsausfüllenden Kausalität (siehe Abb. 1). Wenn die Kausalität zwischen dem Unfallschaden und der Hauterkrankung hinreichend wahrscheinlich ist, wie zum Beispiel das Neuauftreten von LR oder einer Psoriasis in einer unfallbedingten Wunde oder Narbe, können sie als Folge des Unfalles angesehen werden. Die Läsionen außerhalb des Unfallgebietes sind allerdings primär unfallunabhängig, so dass dort keine hinreichende Wahrscheinlichkeit der Kausalität mit dem Unfall hergestellt werden kann.
Literatur

Böer-Auer A; Lütgerath C. Lichen (ruber) planus: Grundlagen, klinische Varianten, histologische Besonderheiten und Differenzialdiagnostik. Hautarzt 2020; 71: 1007–1021. DOI: 10.1007/s00105-020-04717-w.
Broding HC, Köllner A, Brüning T, Fartasch M. Maligne Hauttumoren in beruflich verursachten Narben. Hautarzt 2011; 62: 757–763. DOI: 10.1007/s00105-011-2217-7.
Darr-Foit S, Elsner P. Calcinosis cutis mit Ulzeration als Spätfolge einer Verbrühung der unteren Extremität im Rahmen eines Arbeitsunfalles – ein Fall aus der gutachterlichen Praxis. Dermatol Beruf Umwelt 2020; 68: 64–69. DOI: 10.5414/DBX00375.
Deutsche Gesetzliche Unfallversicherung (DGUV) (2021): Grundlagen der Begutachtung von Arbeitsunfällen – Erläuterungen für Sachverständige, zuletzt geprüft am 30.09.2021.
Diepgen T L, Krohn S, Bauer A, Bernhard-Klimt C, Brandenburg S, Drexler H et al. Empfehlung zur Begutachtung von arbeitsbedingten Hauterkrankungen und Hautkrebserkrankungen – Bamberger Empfehlung. Dermatol Beruf Umwelt 2016; 64: 89–136. DOI: 10.5414/DBX0276.
Ioannides D, Vakirlis E, Kemeny L, Marinovic B, Massone C, Murphy R et al. European S1 guidelines on the management of lichen planus: a cooperation of the European Dermatology Forum with the European Academy of Dermatology and Venereology. J Eur Acad Dermatol Venereol 2020; 34: 1403–1414. DOI: 10.1111/jdv.16464.
Mahler V, Diepgen T, Skudlik C, Becker D, Dickel H, Fartasch M et al. Psoriasis als anlagebedingte Erkrankung in der berufsdermatologischen Beurteilung. J Dtsch Dermatol Ges 2014; 12: 519–530. DOI: 10.1111/ddg.12262_suppl.
Martinengo L, Olsson M, Bajpai R, Soljak M, Upton Z, Schmidtchen A et al. Prevalence of chronic wounds in the general population: systematic review and meta-analysis of observational studies. Ann Epidemiol 2019; 29: 8–15. DOI: 10.1016/j.annepidem.2018.10.005.
Riedemann HI, Schmidt MF, Baron JM. Therapie pathologischer Narben. J Dtsch Dermatol Ges 2023; 21: 761–777. DOI: 10.1111/ddg.15088_g.
Solimani F, Forchhammer S, Schloegl A, Ghoreschi K, Meier K. Lichen planus – ein Klinikleitfaden. JDDG 2021; 19: 864–883. DOI: 10.1111/ddg.14565_g.
Verma SB. Striae: stretching the long list of precipitating factors for ‚true koebnerization‘ of vitiligo, lichen planus and psoriasis. Clin Exp Dermatol 2009; 34: 880–883. DOI: 10.1111/j.1365-2230.2009.03312.x.
Weiss G, Shemer A, Trau H. The Koebner phenomenon: review of the literature. J Eur Acad Dermatol Venereol 2002; 16: 241–248. DOI: 10.1046/j.1473-2165.2002.00406.x.
Yosipovitch G, Nedorost S, Silverberg JI, Friedman AJ, Canosa JM, Cha A. Stasis Dermatitis: An Overview of Its Clinical Presentation, Pathogenesis, and Management. Am J Clin Dermatol 2023; 24: 275–286. DOI: 10.1007/s40257-022-00753-5.
Zhang X, Lei L, Jiang L, Fu C, Huang J, Hu Y et al. Characteristics and pathogenesis of Koebner phenomenon. Expl Dermatol 2023; 32: 310–323. DOI: 10.1111/exd.14709.
